
En este artículo abordamos la contribución de la psicología comunitaria en la formulación de políticas de salud pública transformadoras dirigidas al pueblo gitano. La brecha en salud entre la minoría gitana y el resto de la población en Europa, ha conducido a la Organización Internacional para las Migraciones a implementar el proyecto Equi-Health. Su finalidad es redefinir las políticas de salud dirigidas al pueblo gitano desde los principios de equidad y justicia social. En España, esto ha supuesto un proceso iterativo de cuatro fases: (1) encuadrar el problema, (2) construir capacidad de colaboración entre los agentes; (3) desarrollar conocimiento compartido, y (4) planificar acciones y fortalecer compromisos futuros. Las lecciones aprendidas de esta experiencia permiten: (1) visibilizar las fortalezas de la psicología comunitaria en la innovación de políticas de salud; (2) crear conciencia sobre nuestro compromiso con los grupos oprimidos, y (3) responder científicamente a la gobernanza de la salud.
In this paper we address the contribution of the community psychology to the formulation of transformative public health policies for the Roma. The gap in health between the Roma and the rest of population in Europe has led the International Organization for Migration to implement the Equi-Health Project. Its aim is to redefine public health policies addressed to the Roma from the values of equity and social justice. In Spain, it has entailed an iterative four stage process: (1) to frame the problem, (2) to build collaborative capacity among stakeholders; (3) to develop shared understanding, and (4) to plan future actions and strengthen commitments. The lessons learned from this experience allow to: (1) make the strengths of community psychology visible for the innovation of public health policies; (2) raise awareness of our commitment with oppressed groups; and (3) scientifically respond to governance for health.
Las inequidades en salud del pueblo gitano (PG) representan uno de los desafíos más complejos que afrontan actualmente las políticas públicas europeas de protección social. La evidencia muestra consistentemente que los indicadores de salud del PG son siempre peores que los del resto de la población debido a las precarias e injustas condiciones de vida que sufren (La Parra, 2009). En la actualidad, doce millones de personas gitanas viven en Europa, representando así la minoría étnica más numerosa y pobre—diez veces más pobre que el resto de la población (McKee, Balabanova & Steriu, 2007; Parekh & Rose, 2011). La mayoría tiene un bajo nivel educativo y vive en guetos o asentamientos; incluso cuando logran escapar del círculo de la pobreza, no consiguen mejorar su salud porque continúan atrapadas en el estigma y el silenciamiento (Fésus, Östlin, McKee & Ádány, 2012).
La ampliación de la Unión Europea con países con un alto porcentaje de población gitana (e.g., Rumanía y Bulgaria) fue la oportunidad para que en 2003 la Comisión Europea, el Banco Mundial y la Open Society Foundations organizaran la conferencia “Roma in an expanding Europe: Challenges for the Future” (Gitanos en una Europa en expansión: Desafíos para el futuro)[1]. El objetivo fue impulsar una Década para la Inclusión del PG (Decade of Roma Inclusion 2005-2015)[2] que redujera de manera efectiva la brecha que los separaba del resto de la población en los ámbitos de educación, empleo, vivienda y salud. A pesar de los esfuerzos realizados, las condiciones de vida del PG en Europa siguieron empeorando y, en 2011, la Comisión Europea adoptó un marco que garantizase políticas nacionales de inclusión del PG (EU Framework for National Roma Integration Strategies up to 2020). A través de esta iniciativa, los estados miembros se comprometían a reforzar la legislación y apoyar a las autoridades regionales y locales para monitorear, compartir y fortalecer políticas integradoras. Además, se subrayó la necesidad de diseñar estrategias para comprometer activamente a todos los agentes sociales en procesos que adaptaran las políticas a las condiciones locales (European Commission, 2011).
Para asegurar el éxito de estos esfuerzos, la Organización Internacional para las Migraciones (OIM) ha impulsado el proyecto “Equi Health: Fomentando la provisión de asistencia sanitaria para migrantes, la población gitana y otros grupos vulnerables”[3]. Su objetivo es garantizar el progreso en el acceso y adecuación de los servicios de salud al PG a través del fomento del diálogo y el desarrollo de capacidades entre múltiples agentes. Para ello, se propone redefinir las políticas de salud dirigidas al PG desde los valores y principios de la equidad y justicia social.
En este artículo presentamos el trabajo realizado por un equipo multidisciplinar nacido de la colaboración entre el Centro de Investigación y Acción Comunitaria de la Universidad de Sevilla (CESPYD) y la OIM para revisar la Estrategia Nacional para la Inclusión de la Población Gitana en España, en el área de salud (Vea el informe completo en http://equi-health.eea.iom.int/images/NRIS_Spain_final.pdf). La participación de profesionales de la psicología comunitaria en esta iniciativa ha permitido realzar el valor de esta disciplina en la gobernanza de la salud. Los términos “políticas” y “planes” se emplean de manera indistinta (en inglés, policy) para referir un curso o principio de acción adoptado o propuesto por una institución, organización o individuo. En primer lugar, argumentamos el fracaso de las políticas dirigidas a superar las inequidades en la salud del PG—las cuales serán definidas como un problema retorcido o wicked problem—y cómo la psicología comunitaria puede ayudar a afrontarlas. A continuación presentamos y describimos el modelo que hemos desarrollado en España para redefinirlas y, finalmente, discutimos nuestros resultados con el fin de ayudar a futuros esfuerzos.
Problemas Retorcidos, Políticas Sanitarias para el Pueblo Gitano y Psicología Comunitaria
El fracaso de las políticas públicas que han tratado de corregir las inequidades en salud del PG puede explicarse desde su consideración como problema retorcido (en inglés, wicked problem). Acuñado por Rittel y Webber (1973), este término refiere a aquellos problemas que no pueden atenderse exitosamente con aproximaciones lineales y analíticas debido a su naturaleza cambiante e imprevisible, lo cual los hace muy resistentes a cualquier intento de solución.
En este sentido, las inequidades en salud del PG son un problema muy desestructurado, casi líquido. Su naturaleza y extensión depende de quién, cómo, cuándo y dónde se define, de manera que los esfuerzos por caracterizarlo y acotarlo fracasan e incluso transforman su naturaleza original. Acercamientos complementarios son incapaces de converger en una definición sólida que permita emprender acciones sostenibles. Su abordaje supone una encrucijada donde múltiples agentes rivalizan por hacer valer sus propias prioridades—siendo la escasa sinergia entre ellas la causa de su irrelevancia. Por ejemplo, está bien establecida la relación entre prácticas familiares machistas, abandono escolar precoz, maternidad adolescente y una precaria educación en salud sexual y reproductiva en mujeres gitanas (Logar, Rotar & Maksuti, 2015). Sin embargo, las políticas que se implementan perpetúan el ciclo de exclusión que pretenden combatir, ya que se enfocan en prevenir nuevos embarazos en madres multíparas en vez de promover una salud afectiva y sexual en adolescentes. Además, las inequidades en salud del PG tienen una naturaleza implacable, persistente, capaz de fagocitar todo intento de solución. Cambios que pueden resultar positivos para algunos grupos, son dañinos para otros. Por ejemplo, la mayor movilidad proporcionada por la ampliación del espacio Schengen[4] no ha incrementado las oportunidades laborales del PG, sino que ha exacerbado el odio racial hacia ellos y ellas en el resto de países europeos (Human Rights First, 2008).
Como problema retorcido, las inequidades en salud del PG van a requerir que instituciones europeas, organizaciones de protección de los derechos humanos y civiles, y sistemas de protección nacionales y locales realicen un esfuerzo sostenido para asegurar planes públicos que las combatan permanentemente. Estos esfuerzos requieren un compromiso entre los agentes sociales para desarrollar un conocimiento compartido que vigile, corrija y prevenga su exacerbación y agravamiento. Esto implica una visión pragmática del conocimiento (Weber & Khademian, 2008). Es decir, las políticas destinadas a combatir las inequidades en salud del PG deben sostenerse en la conexión entre el conocimiento tradicional—las evidencias científicas—y lo que el Pueblo Gitano hace en un contexto concreto—las evidencias de la práctica.
La misión de la psicología comunitaria es transformar realidades sociales desde la asunción de que están conformadas por políticas públicas que son mediadas por comunidades e individuos (Bishop, Vicary, Browne & Guard, 2009). Por tanto, es nuestra responsabilidad empoderar al PG en la promoción de políticas de salud orientadas a superar las inequidades que sufre. La psicología comunitaria ofrece el marco adecuado para que el PG: (1) adquiera visibilidad política, (2) tenga oportunidades para involucrarse y comprometerse activamente en las políticas que les atañe, (3) asegure la rendición de cuentas en su implementación, y (4) sensibilice a quienes planifican sobre los efectos que dichas políticas tienen sobre sus comunidades (Bishop et al., 2009; Nelson, 2013). A partir de estos principios y valores, Nelson (2013) ha acuñado el término cambio político transformador (CPT, transformative policy change) para referirse a cambios en la planificación pública que dan poder real a la ciudadanía para influir en las decisiones que afectan a sus vidas, al tiempo que incorpora la mejor evidencia científica disponible. Por tanto, los CPT exigen involucrar activa y horizontalmente a los agentes sociales a partir de los siguientes principios: (1) Los contextos de diversidad son escenarios caracterizados por perspectivas plurales. Ni hay un único modo de análisis de la realidad ni una única solución que pueda dar respuesta a las necesidades e intereses de todas las personas (Allen, Todd, Anderson, Davis, Javdani, & Bruehler, et al., 2013). (2) Las relaciones entre los agentes implicados son elementos centrales en la ecología del problema. Cualquier variación en la naturaleza, intensidad y autenticidad de dichas relaciones afecta a los procesos y resultados. (3) Los CPT son procesos de movilización comunitaria que comprometen personas, organizaciones e instituciones en la definición del problema, la identificación de soluciones y su implementación (García-Ramírez, Paloma, Suárez-Balcázar & Balcázar, 2009). (4) Los CPT reconocen que todos los agentes involucrados son parte de la solución del problema—o formarán parte del fracaso. Sus prioridades deben asegurarse en términos de beneficios y distribución equitativa de las responsabilidades y recursos.
Redefiniendo Políticas que Desafían las Inequidades en Salud del PG
A base de estos principios y tomando como guía la propuesta de Petersen, Janssen, van der Sluijs, Risbey, Ravetz, Wardekker y colaboradores (2012) para manejar la incertidumbre que resulta de estos problemas retorcidos, establecimos un modelo de cuatro fases para redefinir las políticas públicas que desafían las inequidades en salud del PG en España (Ver Figura 1): (1) encuadrar el problema; (2) construir capacidad de colaboración entre los agentes; (3) desarrollar conocimiento compartido sobre el problema y sus posibles soluciones; y (4) planificar acciones y fortalecer compromisos futuros.
Figura 1: Modelo de Cambios Transformadores de Políticas de Salud para el Pueblo Gitano
El Encuadre del Problema de las Inequidades en Salud del PG
Para encuadrar el problema de las inequidades en salud del PG se requiere conocer y analizar las definiciones existentes, las políticas que han tratado de resolverlas, las conexiones con otros problemas, así como hacer acopio de las evidencias, recursos disponibles y agentes sociales involucrados. A tal fin, constatamos que el reto de la Organización Mundial de la Salud para los próximos cinco años es eliminar la brecha de 10 años que separa la expectativa de vida del PG con la del resto de la población (WHO, 2014). Esta diferencia es atribuida a la alta prevalencia de enfermedades silentes, crónicas e infecciosas (e.g., diabetes, cardiovasculares, tuberculosis) y también mentales, las que nunca se diagnostican—o lo son en sus fases tardías (La Parra, 2009; WHO, 2014). La obesidad es considerada una epidemia entre las mujeres gitanas quienes, además, sufren importantes problemas de salud sexual y reproductiva como consecuencia de que muchas de ellas nunca acuden a consultas de ginecología o participan en programas de cribado de cáncer de mama y cérvix (Hajioff & McKee, 2000; La Parra, 2009; Parekh & Rose, 2011). Muchos niños y niñas no cumplen el calendario de vacunas y sufren problemas de desnutrición y malnutrición (La Parra, 2009; WHO, 2014). Estos ejemplos ilustran la permeabilidad e interacción de las inequidades en salud con otros graves problemas del PG como el analfabetismo en personas adultas, el fracaso escolar, el desempleo a largo plazo (Brüggemann, 2012) y los déficits estructurales y de servicios en sus barrios (WHO, 2014). Todo ello pone de manifiesto que el fracaso en las políticas dirigidas a asegurar la integración y bienestar del PG fracasan como consecuencia de relaciones asimétricas de poder dentro del Sistema Público de Salud (SPS), de la sutil discriminación contra esta minoría entre los y las profesionales y la ciudadanía—que incluso llegan a sentir asco contra el Pueblo Gitano, deshumanizándolo (Dalsklev & Rønningsdalen Kunst, 2015; La Parra, 2009).
La Construcción de Capacidad de Colaboración entre los Agentes Implicados
Construir capacidad de colaboración entre múltiples agentes para desarrollar CPT requiere—además de recurrir a las mejores evidencias científicas—compromiso, cohesión y competencia de, y entre, todos y todas para definir una meta común, compartir una sólida hoja de ruta e implementarla (De Freitas, García-Ramírez, Aambø & Buttigieg, 2014; Nelson, 2013). Con estos propósitos, realizamos un proceso iterativo de tres componentes. El primero fue la puesta en marcha de un proceso abierto de creación de una coalición entre todos los agentes implicados en la salud del PG en Andalucía y Cataluña—las dos regiones españolas con más población gitana. Esta coalición estuvo compuesta por investigadores/as, planificadores/as de servicios, profesionales sanitarios, representantes sectoriales y de asociaciones gitanas, proveedores/as de agencias de servicios comunitarios y líderes de comunidad. El segundo componente consistió en un análisis participativo de los documentos “Criterios y Recomendaciones para Evaluar el Componente de Salud de las Estrategias Nacionales de Integración del PG” (WHO, 2012), las “Recomendaciones del Consejo de Europa para Asegurar Cuidados de Salud a la Población Migrante” (CoE, 2011) y los compromisos definidos en la Década para la Inclusión del PG[5]. El tercer componente consistió en un proceso recursivo de scoping review que incluyó literatura indexada y no indexada, así como planes y políticas regionales y locales, comprendiendo el período entre 2005 y 2013[6].
La meta del trabajo colaborativo fue contrastar el grado de sensibilidad y equidad de las políticas de salud dirigidas al PG y proponer acciones para superar las inequidades. El documento guía para la evaluación de las políticas fue el Índice de Equidad de las Políticas Sanitarias para el PG (Roma Health Integration Policy Index, RHIPEX), que incluye una serie de indicadores agrupados en cuatro pilares (Ver Tabla 1): (1) titularidad del derecho a la asistencia sanitaria; (2) acceso al sistema de salud y sus servicios; (3) garantías sobre la calidad de los servicios; y (4) logro y sostenimiento de cambios.
Tabla 1: Índice de Equidad de las Políticas Sanitarias para el Pueblo Gitano (RHIPEX): Dimensiones e indicadores.
El proceso recursivo de scoping review nos permitió acceder a las evidencias científicas, así como a políticas y planes vigentes. Para recoger las evidencias de las prácticas, la coalición fue la plataforma para realizar 33 entrevistas individuales y cuatro grupos focales: dos al inicio del proceso—en las que se definió la misión y se implementó el RHIPEX, y otras dos al final—en las que se decidió el plan de futuro. El documento final fue evaluado externamente en un proceso dirigido por la OIM. Posteriormente fue difundido entre todos los miembros de la coalición, las agencias de servicios y la comunidad gitana. En las siguientes subsecciones se presentan las principales fortalezas y debilidades de las políticas actuales y las propuestas de cambio que se adoptaron para el futuro.
El Conocimiento Compartido que Promueve CPT para la Salud del PG
Con el apoyo del software Atlas.ti, dos juezas independientes analizaron, sistematizaron y clasificaron la información disponible siguiendo un sistema de categorías elaborado a partir de los componentes del RHIPEX y otras categorías emergentes. El informe final siguió la estructura del RHIPEX, cuyos principales contenidos referimos a continuación.
Titularidad del derecho a la asistencia sanitaria
La actual política dirigida a superar las inequidades en salud del PG está diseñada sobre el principio de que la atención sanitaria en España es gratuita y universal, sin distinción de origen étnico, estatus social o permiso de residencia. Sin embargo, los recientes cambios legislativos (e.g., Real Decreto Ley 16/2012[7]) han restringido este derecho a quienes contribuyen al Sistema Público de Salud a través de cotizaciones o a través de pago directo. Estos cambios han afectado a la salud del PG de manera excepcional ya que una parte importante de esta población está desempleada o trabaja sin cotizar a la seguridad social. Por otra parte, la adquisición de la tarjeta sanitaria—puerta de entrada al sistema—conlleva procedimientos burocráticos complejos y exigentes (e.g., documentar que se dispone de un domicilio fijo) que son barreras insalvables para que muchas personas y familias gitanas puedan hacer uso de sus derechos.
Acceso al sistema de salud y sus servicios
La actual política no ofrece suficiente atención a las principales barreras que encuentra el PG para acceder a los servicios de salud. Éstas están relacionadas con la cultura de cuidados del SPS, la falta de ajuste de sus canales de comunicación y las derivadas de la discriminación institucional. El SPS carece de sensibilidad cultural al no adaptar sus servicios a las necesidades de las minorías. Además, los protocolos de acceso requieren que las personas usuarias conozcan su compleja estructura interna y una jerga específica. El PG frecuentemente carece de estos conocimientos lo que le dificulta seguir los procedimientos estipulados y navegar por el sistema. Por su parte, el SPS emplea estrategias comunicativas generalmente escritas (e.g., posters, websites, folletos) que agrandan la brecha con el PG. Por tanto, estas barreras tienen un efecto multiplicador en la desconexión entre el PG y el sistema. Si en unas personas aumenta la falta de identificación con el SPS, el sistema y sus profesionales aumentan sus prejuicios sobre la imposibilidad de trabajar con ellos, resultando en un círculo perverso de discriminación.
Algunas estrategias se han implementado con el fin de superar estas barreras. Especialmente relevantes son los programas de mediación en salud financiados por los gobiernos regionales e implementados por organizaciones sociales o entidades subcontratadas. Estos programas buscan empoderar a las personas usuarias de etnia gitana promoviendo entre ellas el conocimiento de sus derechos y cómo navegar por el sistema. También se han ocupado de formar a quienes proveen servicios y en cooperar con ellos y ellas para promover vías de acceso más amigables para el PG.
Garantías sobre la calidad de los servicios
La política de la Estrategia Nacional de Inclusión de la Población Gitana en España para garantizar la calidad de las prestaciones enfrenta tres importantes amenazas: (1) la carencia de medidas para ofrecer servicios al PG extranjero, (2) un planteamiento exclusivamente biomédico y (3) unos objetivos que no están formulados de manera interconectada ni integrada con el resto de políticas. A pesar de estas amenazas, se han realizado importantes esfuerzos que deben optimizarse. A nivel político destaca el afán por desarrollar planes regionales para formar a quienes proveen servicios de salud, elaborar guías sobre los principales problemas de salud y de acceso al SPS del PG y adaptar algunos servicios a sus necesidades. Algunos centros sanitarios han hecho esfuerzos por asegurar y cubrir sus necesidades más urgentes (e.g., planificación familiar, comunicación médico-paciente, prácticas religiosas). Estas adaptaciones las realizan proveedores/as que empeñan voluntariamente su tiempo en monitorizar y localizar a las personas usuarias, en ausencia de una política institucional que reconozca estos esfuerzos y asegure su continuidad.
Logro y sostenimiento de cambios
Las actuales políticas públicas establecen cómo fortalecer la participación del PG en el desarrollo de esas políticas y asegurar el trabajo intersectorial, multi-territorial y de colaboración institucional. Sin embargo, aunque las evidencias y agentes consultados apoyan estos objetivos, llaman la atención sobre diversas fuentes de incertidumbre. En primer lugar, el actual contexto político y económico está caracterizado por dramáticos recortes en los servicios de salud, además de educación y empleo. En segundo lugar, es notable la falta de compromiso por parte de las personas responsables de las políticas y la carencia de un sistema de rendición de cuentas que sea efectivo. En tercer lugar, el movimiento asociativo gitano vive actualmente una burocratización creciente y tiene importantes dificultades para representar a las nuevas comunidades gitanas y liderar sus desafíos. Estos fenómenos ocurren normalmente en conglomerados asociativos que rivalizan por obtener fondos, que deben mantener infraestructuras muy costosas y en las que la participación ciudadana es cada vez menor—e inexistente en el caso del PG extranjero. Y, por último, se pone de manifiesto la falta de trabajo intersectorial y la fragmentación actual entre las políticas que promueven la integración y el bienestar del PG.
Planificar Acciones y Fortalecer Compromisos Futuros
Los agentes de la coalición han subrayado que las políticas que desafíen las inequidades en salud del PG deben ser procesos de innovación guiados por los siguientes principios: (1) deben involucrar efectivamente a todos los agentes y asegurar que todas las voces son oídas (De Freitas et al., 2014); (2) asumir que las inequidades en salud del PG tienen una naturaleza interseccional, por lo que los CPT deben formularse desde una óptica intersectorial y sistémica; (3) la transparencia, permanente monitorización y rendición de cuentas deben articular los procesos de implementación de las políticas (Mittelmark, 2001); (4) el rol de las personas promotoras de las políticas debe ser el de constructoras de capacidad de colaboración entre agentes, lo que implica actuar como instigadoras, mediadoras y abogadas de la salud del PG (Balcázar, Garate-Serafini & Keys, 2004); y (5) la eliminación del racismo institucional (Griffith, Mason, Yonas, Eng, Jeffries, Plihcik, et al., 2007).
Teniendo en cuenta estos principios, los CPT deben encaminarse a: (1) Fortalecer la titularidad de la asistencia sanitaria del PG nacional y extranjero, defendiendo y garantizando este derecho a través de mecanismos manejables para el PG y eliminando procedimientos administrativos injustos que—en la práctica—conculcan su derecho a la salud. (2) Asegurar la accesibilidad al sistema de salud, superando la idea de que equidad es sinónimo de igualdad en el acceso y estableciendo vías excepcionales que reconcilien los protocolos y prácticas con las situaciones de vulnerabilidad y movilidad que viven importantes sectores del PG. (3) Garantizar la calidad de los servicios, redefiniendo el propio sistema desde un enfoque comunitario de la salud, que priorice la promoción y la prevención, incluyendo al PG—extranjero y nacional—en los planes y estrategias del SPS, tanto como personas usuarias activas como promoviendo su formación como profesionales sanitarios. (4) Asegurar el logro y sostenibilidad de los cambios, estableciendo mecanismos de fortalecimiento, revitalización y auto-crítica del movimiento asociativo gitano, mejorando el trabajo colaborativo entre los distintos actores, y promoviendo el liderazgo y participación del PG.
Los CPT pueden beneficiarse del uso de las nuevas tecnologías en el ámbito de salud pública. Basadas en el principio de “hacer para transformar” (Montero, 2006), estas metodologías (e.g., plataformas en línea) no solo permiten el empoderamiento y la alfabetización en salud del PG, sino que también son un medio para compartir recursos y conocimientos, así como crear redes y trabajo colaborativo entre múltiples agentes (Boyce, 2012; Suárez-Balcázar & García-Ramírez, 2003).
Discusión
Aunque los resultados de nuestro trabajo sólo pretenden ser de aplicación al contexto en el que se ha realizado, ciertas lecciones pueden ser de utilidad para esfuerzos similares en otros contextos. En primer lugar, nuestra experiencia resalta que los Cambios Políticos Transformadores son el resultado del empoderamiento de los agentes—es decir, su capacitación para la gobernanza de la salud. Esto implica la incorporación de la acción colectiva a la definición e implementación de las políticas, la redistribución de recursos económicos, intelectuales, normativos y políticos, así como la evaluación de sus efectos en la salud a través de un análisis de las relaciones de poder (Ottersen, Dasgupta, Blouin, Buss, Chongsuvivatwong, Frenk., et al., 2014). Por tanto, el PG se verá empoderado como legítimo agente político. Esto implica cambios en la manera de pensar sobre su salud y en su derecho a disfrutarla de acuerdo a sus valores y tradiciones, la adquisición de habilidades y capacidades para protagonizar su cuidado, así como a llevar a cabo acciones que la garanticen cuando esté amenazada (Balcázar et al., 2012; García-Ramírez, Hernández-Plaza, Albar, Luque-Ribelles & Suárez-Balcázar, et al., 2012).
En segundo lugar, este trabajo pone de manifiesto el papel del psicólogo y psicóloga comunitaria para promover salud comunitaria y elaborar políticas. Su papel debe ser entendido como el de alguien que construye capacidad de colaboración entre agentes; alguien que tiene autoridad legal—capacidad reconocida por las demás personas—y que actúa investigando, innovando, comunicando, asesorando y fomentando alianzas. En definitiva, se convierte en un abogado o abogada social que sostiene su trabajo en la confianza y actúa como enlace entre todas las personas e instituciones involucradas (Balcázar, et al, 2004; Nelson, 2013).
En tercer lugar, también se ha puesto de manifiesto la importancia de las organizaciones comunitarias como plataformas mediadoras. Hacer valer estas estructuras como escenarios multiculturales empoderadores es un desafío para nuestro quehacer. Estas organizaciones deben ser referentes para las redes de múltiples agentes, generando procesos ágiles para redefinir sus metas, sus servicios y procesos organizacionales ante nuevos desafíos, promoviendo relaciones recíprocas y horizontales, fomentando la capacidad para desarrollar nuevos roles y regenerando el liderazgo en las estructuras (Suárez-Balcázar, Redmond, Kouba, Hellwig, Davis, Martinez, et al., 2007).
Finalmente, las difíciles circunstancias en las que vive el Pueblo Gitano deben conducir al psicólogo o psicóloga comunitaria—junto a todos los agentes sociales—a afirmar críticamente que la sociedad en su conjunto es responsable del sufrimiento que padece el PG, porque es causado por circunstancias que son evitables y que somos capaces de erradicar. En este sentido, debe incorporarse el análisis de la responsabilidad de las inequidades, erradicando la concepción falaz de que las desigualdades sociales matan cuando—en realidad—quienes matan son quienes se benefician de esas desigualdades (Navarro, 2013).
En definitiva, todos y todas tenemos la obligación de auxiliar al PG a vivir día a día, ayudarle a sobrevivir mientras encuentra significado, importancia y prosperidad en las comunidades (Prilleltensky, 2014). Estas tareas pueden parecer abrumadoras; sin embargo, los esfuerzos que estamos realizando en España con el auspicio de la OIM, son un ejemplo de cómo la ciudadanía puede comprometerse en la tarea de que el PG vea luz al final de un túnel de mil años de estigma.
Notas
[1] Briefing Note Conference: “Roma in an Expanding Europe: Challenges for the Future” www-wds.worldbank.org/external/default/WDSContentServer/WDSP/IB/2003/07/24/000012009_20030724095242/Rendered/PDF/26415.pdf
[2] Decade of Roma Inclusion 2005-2015 http://www.romadecade.org/
[3] Proyecto Equi-Health, OIM http://equi-health.eea.iom.int/
[4] “Territorio que comprende a aquellos Estados de la Unión Europea que han acordado la creación de un espacio común cuyos objetivos fundamentales son la supresión de fronteras entre estos países, la seguridad, la inmigración y la libre circulación de personas.” http://www.interior.gob.es/web/servicios-al-ciudadano/extranjeria/acuerdo-de-schengen
[5] Decade of Roma Inclusion 2005-2015 www.romadecade.org
[6] Los miembros de la coalición y los documentos que fueron revisados pueden ser consultados en el documento Progress report of the Implementation of National Roma Integration Strategies in Spain http://equi-health.eea.iom.int/images/NRIS_Spain_final.pdf
[7] Real Decreto-ley 16/2012, de 20 de abril, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones. http://www.boe.es/diario_boe/txt.php?id=BOE-A-2012-5403
Referencias
Allen, N.E., Todd, N.R., Anderson, C.J., Davis, S.M., Javdani, S., Bruehler, V., & Dorsey, H. (2013). Council-based approaches to intimate partner violence: Evidence for distal change in the systems response. American Journal of Community Psychology, 52, 1-12.
Balcázar, F.E., Garate-Sarafini, T.J., & Keys, C.B. (2004). The need for action when conducting intervention research: The multiple roles of community psychologists. American Journal of Community Psychology, 33, 243-252.
Balcázar, F.E., Suárez-Balcázar, Y., Bibiana Adames, S., Keys, C.B., García-Ramírez, M., & Paloma, V. (2012). A case study of liberation among Latino immigrant families who have children with disabilities. American Journal of Community Psychology, 49, 283-293. doi:10.1007/s10464-011-9447-9
Bishop, B.J., Vicary, D.A., Browne, A.L., & Guard, N. (2009). Public policy, participation and the third position: The implication of engaging communities on their own terms. American Journal of Community Psychology, 43, 111-121.
Boyce, N. (2012). The Lancet technology. The Lancet, 379. June 16.
Brüggemann, C. (2012). Roma education in comparative perspective. Analysis of the UNDP/World Bank/EC Regional Roma Survey 2011. Roma Inclusion Working Papers. Bratislava: United Nations Development Programme
CoE (2011). Council of Europe recommendations on mobility, migration and access to health care. Recuperado de: http://bit.ly/rKs2YD
Dalsklev, M. & Rønningsdalen Kunst, J. (2015). The effect of disgust-eliciting media portrayals on outgroup dehumanization and support of deportation in a Norwegian sample. International Journal of Intercultural Relations, 47, 28-40.
De Freitas, C., García-Ramírez, M., Aambø, A., & Buttigieg, S.C. (2014). Transforming health policies through migrant user involvement: Lessons learnt from three European countries. Psychosocial Intervention 23(2), 105-113. doi:10.1016/j.psi.2014.07.007
European Commission (2011). An EU Framework for National Roma Integration Strategies up to 2020. Recuperado de: http://eur-lex.europa.eu/legal-content/EN/TXT/PDF/?uri=CELEX:52011DC0173&from=en
Fésus, G., Östlin, P., McKee, M., & Ádány, R. (2012). Policies to improve the health and well-being of Roma people: The European experience. Health Policy, 105, 25-32. doi:10.1016/j.healthpol.2011.12.003
García-Ramírez, M., Hernández-Plaza, S., Albar, M.J., Luque-Ribelles, V., & Suárez-Balcázar, Y. (2012). Building healthcare stakeholder coalitions: A community psychology approach to user involvement for migrant populations. In David Ingleby, Antonio Chiarenza, Walter Devillé & Ioanna Kotsioni (Eds.) Inequalities in healthcare for migrants and ethnic minorities. Vol. 2. COST series on health and diversity (pp. 188-204). Antwerp/Apeldoorn : Garant.
García-Ramírez, M., Paloma, V., Suárez-Balcázar, Y., & Balcázar, F. (2009). Building International Collaborative Capacity: Contributions of Community Psychologists to a European Network. American Journal of Community Psychology, 44, 116-122.
Griffith, D.M., Mason, M., Yonas, M., Eng, E., Jeffries, V., Plihcik, S., & Parks, B. (2007). Dismantling institutional racism: Theory and action. American Journal of Community Psychology, 39, 381-392.
Hajioff, S., & McKee, M. (2000). The health of the Roma people: A review of the published literature. Journal of Epidemiology and Community Health, 54, 864-869
Human Rights First (2008). Violence against Roma. 2008 Hate crimes survey. Human Rights First. Recuperado de: https://www.humanrightsfirst.org/wp-content/uploads/pdf/fd-080924-roma-web.pdf
La Parra, D. (2009). Towards equity in health: Comparative study of National Health Surveys in the Roma population and the general population in Spain, 2006. Madrid, España: Ministerio de Sanidad, Servicios Sociales y Equidad.
Logar, M., Rotar, D., & Maksuti, A. (2015). Standpoints of Roma women regarding reproductive health. BMC Women’s Health, 15, 38
McKee, M., Balabanova D., & Steriu, A. (2007). A new year, a new era: Romania and Bulgaria join the European Union. European Journal of Public Health, 17(2), 119-20.
Mittelmark, M.B. (2001). Promoting social responsibility for health: Health impact assessment and healthy public policy at the community level. Health Promotion International, 16, 3.
Montero, M. (2006). Hacer para transformar. El método en la psicología comunitaria. Buenos Aires: Paidós
Navarro, V. (2013). What we mean by social determinants of health. In M.T. Donohoe (Ed.) Public health and social justice (pp. 21-38). Jossey Bass-Wiley: San Francisco, CA.
Nelson, G. (2013). Community psychology and transformative policy change in the neo-liberal era. American Journal of Community Psychology, 52, 211–223. doi:10.1007/s10464-013-9591-5
Ottersen, O.P., Dasgupta, J., Blouin, C., Buss,P., Chongsuvivatwong, V., Frenk, J., et al. (2014). The political origins of health inequity: Prospects for change. The Lancet, 383, 630-667.
Parekh, N., & Rose, T. (2011). Health inequalities of the Roma in Europe. Central European Journal Public Health, 19(3):139-42.
Petersen, A.C. Janssen, J.P., van der Sluijs, J.S., Risbey, J.R., Ravetz, J.A., Wardekker., et al. (2012). Guidance for uncertainty assessment and communication. PBL Netherlands Environmental Assessment Agency: The Netherlands. ISBN: 978-94-91506-59-8. Recuperado de: http://www.pbl.nl/sites/default/files/cms/publicaties/PBL_2013_Guidance-for-uncertainty-assessment-and-communication_712.pdf
Prilleltensky, I. (2014). Meaning-making, mattering, and thriving in community psychology: From co-optation to amelioration and transformation. Psychosocial Intervention, 23(2), 151-154.
Rittel, H.W.J., & Webber, M. (1973). Dilemmas in a general theory of planning. Policy Sciences, 4, 155-169
Suárez-Balcázar, Y., & García-Ramírez, M. (2003). Internet y cambio comunitario en un barrio empobrecido de Chicago. Implicaciones para Andalucía. Apuntes de Psicología, 21, 533-548.
Suárez-Balcázar, Y., Redmond, L., Kouba, J., Hellwig, M., Davis, R., Martinez, L.I., & Jones L. (2007). Introducing systems change in the schools: The case of school luncheons and vending machines. American Journal of Community Psychology, 39, 335-345.
Weber, E.P., & Khademian, A.M. (2008). Wicked problems, knowledge challenges, and collaborative capacity builders in network settings. Public Administration Review, March/April, 334-349.
WHO (2012). The new European policy for health – Health 2020. Recuperado de: http://www.who.int/workforcealliance/knowledge/resources/Health2020_long.pdf
WHO (2014). Roma health report: Health status of the Roma population. Data collection in the Member States of the European Union. Recuperado de: http://ec.europa.eu/chafea/documents/health/roma-health-report-executive-summary-2014_en.pdf
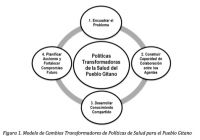 Figura 1 |
 Tabla 1 |
 Manuel García-Ramírez, Marta Escobar-Ballesta, Tona Lizana, María-Jesús Albar
Manuel García-Ramírez, Marta Escobar-Ballesta, Tona Lizana, María-Jesús Albar
Manuel García-Ramírez: Manuel García-Ramírez, Ph.D., is Professor of Community Psychology at University of Sevilla, Spain. He is the Coordinator of CESPYD, the Center of Community Research and Action at the University of Sevilla and the Founding Co-Director of the Master in International Migrations, Health and Wellbeing at this University. His research interests have been focused in the development of Community-Based Participatory Research (CBPR) initiatives aimed at ensuring equitable conditions toward migrants and ethnic minorities in Europe in the fields of health, public policy, integration, and reception processes. Email: margarcia@us.es. Corresponding address: Calle San Fernando 4, 41004 Sevilla, España.
Marta Escobar-Ballesta: Marta Escobar-Ballesta is a Community Psychology doctoral student in the Psychology Program at the University of Sevilla, Spain. Her dissertation entails building capacity among multiple stakeholders in Roma health policies. She is a staff member of CESPYD, the Center of Community Research and Action at University of Sevilla and her interests include migrant, refugee and ethnic minority wellbeing, health and public policy.
Tona Lizana: Tona Lizana is Bachelor of Medicine and Bachelor of Surgery from University of Barcelona, specialized in the management of health services from London School of Hygiene and Tropical Medicine. She is the Director of the Master Plan for Immigration and Cooperation of the Department of Health of the Generalitat of Catalonia and the Coordinator of the Immigration Program and International Health of the Public Health Agency of Catalonia. She has also worked in the field of cooperation and humanitarian aid from the academic world and the international consulting in the reform of health systems and policy making, implementation and evaluation.
María-Jesús Albar: María-Jesús Albar is a Ph.D. Psychologist and Nurse working as Professor of the Nursing Department at University of Sevilla, Spain. She is a staff member of CESPYD, the Center of Community Research and Action at University of Sevilla and the Founding Co-Director of the Master in International Migrations, Health and Wellbeing at this University. Her research interests are linked to the study of the adaptation of healthcare providers and their practices to the cultural diversity of users and the psychosocial processes related to the integration of immigrants.
Add Comment
![]() Download the PDF version to access the complete article.
Download the PDF version to access the complete article.
Keywords: pueblo gitano, psicología comunitaria, gobernanza de la salud, Roma people, community psychology, governance for health, wicked problem